60歳時に急性心筋梗塞(前側壁)で緊急入院し血栓溶解療法にて再灌流、その入院中に空腹時血糖120mg/dl、HbA1c 8.0% (JDS)より糖尿病と診断された。退院後、食事療法と経口血糖降下薬にてHbA1c 6.5~9.6%と変動が著しかった。76歳時に初めて抗GAD抗体を測定したところ1130U/mlと高値で緩徐進行1型糖尿病(SPIDDM)と考えられた。高齢者で内因性のインスリン分泌が残存していたため、インスリン導入はぜず、食事指導を再度施行し、経口血糖降下薬で治療中である。
〈一般身体所見〉
胸部圧迫感、冷汗あり。身長147cm、体重46kg(最大53kg)、Body mass index (BMI) 21.3kg/m2。胸部に理学的異常所見なし。
〈血液検査〉
WBC 9200/μl, AST 24 IU/l, LDH 368 IU/l, CK 60 IU/l (最大3662), CK-MB 13 IU/l (最大276), 随時血糖187mg/dl, HbA1c 9.0% (JDS).
〈尿検査〉
尿糖(-), 尿蛋白(-), 尿ケトン(-), 尿中Cペプチド(CPR) 9.0μg/day.
〈画像検査〉
心電図: 正常洞調律、心拍数60/分、V1~V3誘導でQSパターン、V1~V5誘導でST上昇。
胸部X線写真:心胸郭比62%、肺血管陰影増強あり。
心エコー図:心尖部無収縮、前壁中隔壁運動低下、左室駆出率48%。
冠動脈造影:右冠動脈(#3)50%、左冠動脈前下行枝(#7)90%、回旋枝(#12)50%狭窄。
【他院時内服】
グリベンクラミド7.5mg、アスピリン81mg、フロセミド40mg
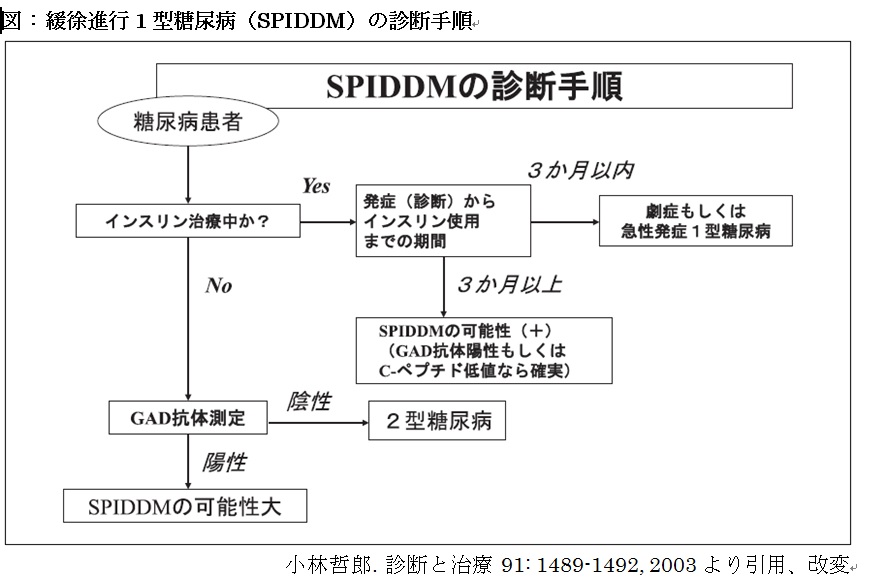
糖尿病:2型糖尿病と診断されている例の中に、抗GAD抗体が高値を示すSPIDDMが隠れている場合があるため、少なとも一度は抗GAD抗体の測定が必要である(図)。
合併症の診断:糖尿病罹還暦は約24年で、糖尿病腎症第2期、神経症あり、網膜症なし。心血管系合併症は、陳旧性心筋梗塞があるが他になし。
血糖コントロール悪化の要因:本例のHbA1cの変動、短期的な血糖コントロールの悪化は、SPIDDMによる緩徐なインスリン分泌の低下より、ストレス時にアイスクリーム、ヤクルト、果物を大量に飲食してしまう食習慣によるところが大きいと思われる。実際、これらをある程度控えることができた時期は、HbA1cが明らかに改善している。
治療開始時は、経口血糖降下薬の選択肢が少ない時代だったため、スルフォニルウレア(SU)薬が選択されたことは妥当と思われる。SPIDDMは、経過とともにインスリン分泌能が緩徐に低下する1型糖尿病の亜型で、一般的には、糖尿病の発症(診断)後3ヶ月を過ぎてからインスリン療法が必要になり、高頻度にインスリン依存状態に移行するとされる。そのため、インスリン分泌低下阻止を考慮し早期のインスリン導入が勧められている。
一方、インスリン分泌能の低下がごく緩徐、あるいは変化しないため、発症(診断)後10年以上たってもインスリン依存状態まで至らない例もある。
本例は、発症から20年以上経過した現在、インスリン分泌能は低下傾向だが残存しており(空腹時血中CPR 1.0ng/ml前後)、既に高齢になっているため、インスリン治療はせずに、経口血糖降下薬を選択した。
【高齢者のSPIDDM】
日本糖尿病学会が示す緩徐進行1型糖尿病(SPIDDM)の診断基準(2012)の必須項目は、
1)経過のどこかの時点でグルタミン酸脱炭酸酵素(GAD)抗体もしくは膵島細胞抗体(ICA)が陽性である。
2)糖尿病の発症(もしくは診断)時、ケトーシスもしくはケトアシドーシスはなく、ただちには高血糖是正のためインスリン療法が必要とならない。
本例のように、インスリン分泌が残存している高齢者のSPIDDMでは、必ずしもインスリンが必須ではない。経口血糖降下薬の中で、DPP-4阻害薬は低血糖のリスクが低く高齢者に対しても安全性が高い薬剤の一つであるが、本邦では2型糖尿病のみが保険適用であり、SPIDDMを含めた1型糖尿病には原則的には使用できないのが難点である。
糖尿病 56(8): 590-597, 2013.